





 Рейтинг: 5.0/5.0 (1597 проголосовавших)
Рейтинг: 5.0/5.0 (1597 проголосовавших)Категория: Бланки/Образцы
I этап сестринского процесса – ОБСЛЕДОВАНИЕ
Этапы сестринского процесса
Сестринский процесс включает в себя 5 последовательных этапов:
I этап - сестринское обследование (обследование пациента).
II этап – сестринское диагностирование: определение проблем пациента и постановка сестринских диагнозов.
III этап – планирование необходимой помощи пациенту, направленное на удовлетворение выявленных нарушений потребностей и проблем.
IV этап – выполнение плана сестринских вмешательств.
V этап – оценка результатов (итоговая оценка сестринского ухода).
Все этапы процесса взаимосвязаны друг с другом и вместе формируют непрерывный цикл мышления и действий.
Сестринское обследование – это выявление нарушений потребностей пациента. Оно заключается в сборе информации о состоянии его здоровья, личности больного, образе жизни и отражении полученных данных в карте сестринского процесса (сестринской истории болезни). Насколько умело медсестра сможет расположить пациента к необходимому разговору, настолько полноценна будет полученная информация. Оценка состояния пациента – это непрерывный систематический процесс, требующий навыков наблюдения и общения. Цель оценки – определение конкретных потребностей человека в сестринском уходе.
Сестринское обследование является независимым и не может подменяться врачебным, так как перед ними стоят разные задачи. Врач проводит обследование, ставит медицинский диагноз, выявляет причины нарушения функций органов и систем с целью дальнейшего лечения. Задача медицинской сестры – обоснование мотивации индивидуального ухода.
Существует пять источников информации о пациенте :
2. Немедицинское окружение пациента: родственники, знакомые, сослуживцы, соседи по палате.
3. Медицинское окружение: врачи, медсестры, бригады скорой медицинской помощи.
4. Медицинская документация: амбулаторная карта, история болезни, выписки об обследовании, анализы.
5. Специальная медицинская литература: справочники по уходу, стандарты сестринской деятельности, атлас манипуляционной техники, перечень сестринских диагнозов, журнал «Сестринское дело».
Существует два вида информации о пациенте: субъективная и объективная, а также дополнительное обследование
Субъективные данные – это ощущения самого пациента относительно проблем здоровья. Как правило, это информация собирается путём опроса. Медицинская сестра проводит опрос во время беседы.
Цели проведения беседы:
· установление доверительных отношений с пациентом;
· ознакомление пациента с лечением;
· выработка адекватного отношения пациента к его состояниям беспокойства и тревоги;
· определение ожиданий пациента от системы оказания медицинской помощи;
· получение информации, требующей углублённого изучения.
Вначале необходимо представиться пациенту, назвать своё имя, положение, сообщить цель беседы. Затем выяснить у пациента, как к нему обращаться. Это поможет ему чувствовать себя комфортно. Во время беседы собираются анкетные данные – ф.и.о. возраст, пол, место жительства, род занятий, а также обозначаются причины обращения в лечебное учреждение.
Проводя обследование пациента, надо выяснить:
· состояние его здоровья с учётом каждой из 14 фундаментальных потребностей по В.Хендерсон;
· что пациент считает нормальным для себя в связи с каждой указанной потребностью;
· какая помощь нужна пациенту для удовлетворения каждой потребности;
· как и в какой степени нынешнее состояние здоровья мешает ему осуществлять самоуход;
· какие потенциальные трудности или проблемы можно предвидеть в связи с изменением его здоровья; предыдущие заболевания и проблемы.
При субъективном обследовании выясняются:
· данные из анамнеза болезни (Anamnesis morbi ). начало заболевания, его течение, с чем оно связано, что пациент предпринимал самостоятельно, куда обращался за помощь, какая помощь была оказана;
· данные из анамнеза жизни (Anamnesis vitae ). перенесённые ранее заболевания, инфекционные заболевания, туберкулёз, венерические заболевания, травмы, операции, лечебные процедуры, переливание крови, реакцию пациента на проведённое в прошлом лечение и качество оказанной сестринской помощи;
· факторы риска: курение, алкоголь, ожирение, стрессовые ситуации, и т.д.;
· аллергоанамнез: на лекарственные вещества, продукты питания, бытовые химические вещества и др.;
· какие основные потребности пациент может удовлетворять сам, а при удовлетворении каких нуждается в помощи;
· есть ли нарушения зрения, слуха, памяти, сна;
· кто или что является поддержкой для пациента;
· как он сам оценивает своё состояние, как относится к процедурам.
Объективные данные о состоянии пациента медсестра получает в результате осмотра пациента, наблюдения за ним и обследования.
При объективном обследовании сестринский персонал проводит осмотр пациента по определённому плану с соблюдением ряда необходимых правил. Пациента обследуют при рассеянном дневном свете или ярком искусственном освещении. Источник света при этом должен находиться сбоку: так более рельефно выделяются контуры различных частей тел, сыпь, рубцы, следы ранений и т.д.
Знакомство с объективным состоянием пациента начинается с осмотра, затем переходя к ощупыванию (пальпации), выстукиванию (перкуссии), выслушиванию (аускультации). Все данные осмотра рекомендуется заносить в сестринскую документацию.
Оценку внешнего вида и поведения пациента необходимо проводить на основе наблюдений, сделанных на протяжении всего процесса сбора анамнеза и обследования. Оценивают общее состояние пациента (удовлетворительное, средней тяжести, тяжёлое); состояние сознания (ясное, сопор, ступор, кома); поведение (адекватное, неадекватное). Также определяют: положение в постели (активное, пассивное, вынужденное), телосложение, рост, вес, температуру тела.
При обследовании состояния кожи и слизистых оценивают: окраску (цианоз, бледность, гиперемия, желтушность), влажность, температуру, эластичность и тургор, патологические элементы, волосы, ногти, полость рта и глотки и пр. При обследовании языка следует оценить наличие налёта, запаха изо рта.
Обследование костно-мышечной системы можно начать с вопроса о наличии болей в суставах, их локализацию, распространение, симметричность, иррадиацию, характер и интенсивность. Необходимо определить, что способствует усилению или ослаблению боли, как влияет на неё физическая нагрузка. При осмотре выясняют наличие деформации скелета, суставов, ограничение подвижности. При ограничении подвижности в суставе необходимо выяснить, какие именно движения и в какой степени нарушены: может ли пациент свободно ходить, стоять, сидеть, наклоняться, вставать, одеваться, умываться. Ограничение подвижности приводит к ограничению самообслуживания. Такие пациенты подвержены риску развития пролежней, инфицирования и поэтому требуют повышенного внимания со стороны сестринского персонала.
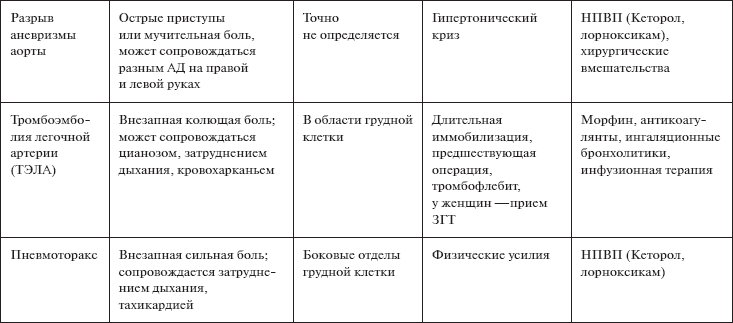
При обследовании дыхательной системы необходимо обратить внимание на изменение голоса, частоту, глубину, ритм и тип дыхания, экскурсию грудной клетки, оценить характер одышки, перенесение физической нагрузки; кровохарканье, наличие боли в грудной клетке, одышка.
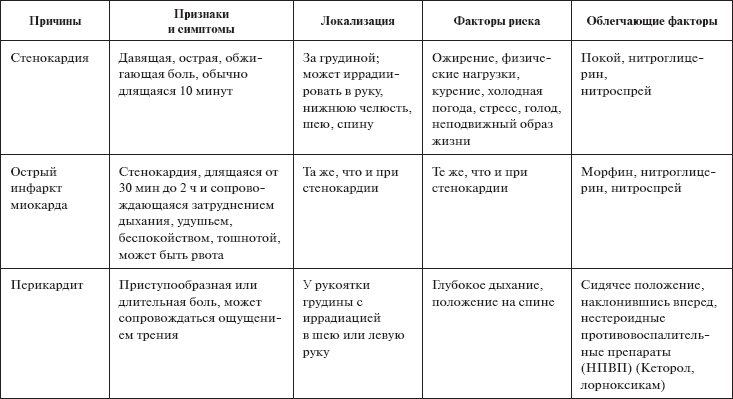
При обследовании сердечно-сосудистой системы определяются пульс и артериальное давление. Оценивают симметричность, ритм, частоту, наполнение, напряжение, дефицит пульса. При жалобах на боли в области сердца выясняются характер, локализация, иррадиация, продолжительность болей, чем они купируются. Характерный признак сердечно-сосудистой патологии – отёки. Также необходимо обратить внимание на головокружение, обморочное состояние. Такие проблемы пациента могут стать причиной падений и травматизма.
При оценке состояния желудочно-кишечного тракта следует обратить внимание на дисфагию, изжогу, нарушение аппетита, тошноту, рвоту, отрыжку и другие диспепсические расстройства. Из беседы и осмотра можно получить информацию о кровотечении из прямой кишки, запора, поноса, болей в животе, метеоризме, желтухе, связанной с патологией печени и желчного пузыря. Необходимо оценить аппетит, характер и частоту стула, цвет кала.
При оценке мочевыделительной системы обращают внимание на характер и частоту мочеиспускания, цвет мочи, прозрачность, недержание мочи. Недержание мочи и кала являются факторами риска развития пролежней, психологической и социальной проблемой пациента.
При оценке эндокринной системы сестринскому персоналу необходимо обратить внимание на характер оволосения, распространение подкожно-жировой клетчатки, видимое увеличение щитовидной железы. Нередко нарушения эндокринной системы влекут за собой психологический дискомфорт, связанный с изменениями внешности.
При обследовании нервной системы выясняют, были ли у пациента потеря сознания, судороги. При выяснении характера сна необходимо обратить внимание на его продолжительность, характер засыпания. Сон может быть поверхностным, беспокойным. Важно знать, пользуется ли пациент снотворными, какими.
Наличие тремора, нарушение походки позволяют предположить риск травматизма и нацеливают на решение проблемы безопасности пациента во время пребывания в стационаре.
При обследовании репродуктивной системы у женщин выясняют возраст наступления первой менструации, регулярность, продолжительность, частоту, количество выделений, дату последней менструации, предменструальный синдром, влияние менструации на общее самочувствие. С каких лет живет половой жизнью, сколько беременностей, родов, выкидышей, абортов, способы предохранения от беременности. У женщины средних лет следует выяснить, прекратилась ли у них менструация и когда, сопровождалось ли прекращение какими-либо симптомами.
После завершения опроса следует спросить у пациента, есть ли у него вопросы. В конце необходимо объяснить пациенту, что его ждёт дальше, познакомить с распорядком дня, сотрудниками, помещениями, соседями по палате, вручить памятку о его правах и обязанностях.
По окончании обследования сестринский персонал делает выводы и фиксирует их в сестринской документации. В последующем ежедневно, на протяжении всего пребывания пациента в стационаре рекомендуется отображать динамику состояния пациента в дневнике наблюдений.
Лабораторные и инструментальные исследования относят к дополнительным методам.
Сам пациент является источником как субъективной. так и объективной информации.
Наблюдение за состоянием пациента. Деятельность медсестры предусматривает наблюдение за всеми изменениями в состоянии пациента, своевременное выделение их, оценка, сообщение врачу об этих изменениях, оказание помощи.
После проведённой оценки состояния здоровья пациента медсестра должна сформулировать проблемы пациенты или провести сестринское диагностирование, пользуясь классификатором сестринской практики.
Конечным результатом первого этапа сестринского процесса является документирование полученной информации и создание базы данных о пациенте. Собранные данные записываются в сестринскую историю болезни. Сестринская история болезни – юридический документ самостоятельной деятельности медсестры в рамках её компетенции. Цель сестринской истории болезни – контроль за выполнением медсестрой плана ухода и рекомендаций врача, анализ качества оказания сестринской помощи и оценка профессионализма медсестры.
Сестринский процесс - это метод научно обоснованных и осуществляемых на практике действий медицинской сестры по оказанию помощи пациентам.
Цель этого метода - обеспечение приемлемого качества жизни в болезни путем обеспечения максимально доступного для пациента физического, психосоциального и духовного комфорта с учетом его культуры и духовных ценностей.
В настоящее время сестринский процесс является одним из основных понятий современных моделей сестринского дела и включает в себя пять этапов:
1 этап - Сестринское обследование
2 этап - Сестринская диагностика
3 этап - Планирование
4 этап - Реализация плана ухода
Круг обязанностей медсестры, куда входит и выполнение назначенных врачом вмешательств и ее самостоятельные действия, четко определен законом. Все выполненные манипуляции отражаются в сестринской документации.
Суть сестринского процесса заключается в:
конкретизации проблем пациента,
определении и дальнейшем осуществлении плана действий медсестры в связи с выявленными проблемами и
оценке результатов сестринского вмешательства.
На сегодняшний день в России необходимость внедрения сестринского процесса в учреждениях здравоохранения остается открытой. Поэтому учебно-методический центр по научным исследованиям в сестринском деле при ФВСО ММА им. И.М. Сеченова совместно с Санкт-Петербургским региональным отделением общероссийской общественной организации «Ассоциация медсестер России» провели исследование с целью выяснения отношения медицинских работников к сестринскому процессу и возможности его внедрения в практическое здравоохранение. Исследование проводилось методом анкетирования.
Из 451 опрошенных 208 (46,1%) являются медицинскими сестрами, из которых 176 (84,4%) респондентов работают в Москве и Московской области, а 32 (15,6%) – в Санкт-Петербурге. 57 (12,7%) опрошенных – менеджеры сестринского дела; 129 (28,6%) – врачи; 5 (1,1%) – преподаватели высших и средних медицинских образовательных учреждений; 37 (8,2%) – студенты; 15 (3,3%) – другие специалисты системы здравоохранения, 13 (86,7%) из которых работают в Москве и Московской области, а 2 (13,3%) работают в Санкт-Петербурге.
На вопрос «Имеете ли вы представление о сестринском процессе?» основная часть всех респондентов (64,5%) ответили, что имеют полное представление, и только 1,6% участников анкетирования ответили, что не имеют представления о сестринском процессе.
Дальнейший анализ результатов анкетирования показал, что большая часть респондентов (65,0%) считает, что сестринский процесс организует деятельность медицинских сестер, но нужен он, по мнению 72,7% респондентов, в первую очередь для повышения качества ухода за пациентом.
По мнению 65,6% респондентов наиболее важным этапом сестринского процесса является 4-й этап – реализация плана.
На вопрос о том, кто должен проводить оценку деятельности медицинской сестры, больше половины всех респондентов (55,0%) назвали старшую медицинскую сестру. Однако 41,7% всех респондентов считают, что оценку деятельности медицинской сестры должен проводить врач. Именно так считает основная часть опрашиваемых врачей (69,8%). Больше половины группы медицинских сестер (55,3%) и основная часть группы менеджеров сестринского дела (70,2%), напротив, считают, что оценку деятельности медицинской сестры должна проводить старшая медицинская сестра. Также большое внимание в группе менеджеров сестринского дела уделяется оценке пациента и самой медицинской сестры (43,9% и 42,1% соответственно).
На вопрос о степени внедрения сестринского процесса в их учреждении 37,5% респондентов указали, что сестринский процесс внедрен частично; 27,9% – внедрен достаточно; 30,6% респондентов отметили, что в их медицинской организации сестринский процесс ни в каком виде не внедрен.
При выяснении возможности и необходимости внедрения сестринского процесса для дальнейшего развития сестринского дела в России было выявлено, что 32,4% респондентов считают внедрение необходимым, 30,8% – возможным, 28,6% – обязательным. Некоторые опрошенные (две медицинские сестры и один менеджер сестринского дела) считают, что внедрение сестринского процесса является вредным для развития сестринского дела в РФ.
Таким образом, по предварительным результатам исследования можно сделать следующие выводы:
основная часть респондентов имеет представление о сестринском процессе и участвует в его внедрении в своих учреждениях здравоохранения;
внедрение сестринского процесса является неотъемлемым элементом качества сестринской помощи;
большинство респондентов признают целесообразность внедрения сестринского процесса.
Первый этап сестринского процесса - сестринское обследование.
На этом этапе медицинская сестра производит сбор данных о состоянии здоровья пациента и заполняет сестринскую карту стационарного пациента.
Цель обследования пациента - собрать, обосновать и взаимосвязать полученную информацию о пациенте для создания информационной базы данных о нем и о его состоянии в момент обращения за помощью.
Данные обследования могут носить субъективный и объективный характер.
Источниками субъективной информации являются:
сам пациент, который излагает собственные предположения о своем состоянии здоровья;
близкие и родственники пациента.
Источники объективной информации:
физическое исследование пациента по органам и системам;
знакомство с медицинской историей болезни.
Для общей оценки состояния больного медицинская сестра должна определить следующие показатели:
общее состояние больного;
положение больного в постели;
состояние сознания больного;
Второй этап сестринского процесса - сестринская диагностика
Понятие сестринского диагноза (сестринской проблемы) впервые было официально признано и законодательно закреплено в 1973 г в США. Перечень сестринских проблем, утвержденных Американской Ассоциацией медсестер, насчитывает в настоящее время 114 основных наименований, в числе которых гипертермия, боль, стресс, социальная самоизоляция, недостаточная самогигиена, беспокойство, пониженная физическая активность и др.
Сестринский диагноз - это состояние здоровья пациента, установленное в результате проведенного сестринского обследования и требующее вмешательств со стороны сестры. Это симптомный или синдромный диагноз, во многих случаях основанный на жалобах пациента.
Основными методами сестринской диагностики являются наблюдение и беседа. Сестринская проблема определяет объем и характер ухода за пациентом и его окружением. Медсестра рассматривает не заболевание, а внешнюю реакцию пациента на заболевание. Между врачебным и сестринским диагнозом существует различие. Врачебный диагноз концентрируется на распознавании патологических состояний, а сестринский – основывается на описании реакций пациентов на проблемы, связанные со здоровьем.
Классифицировать сестринские проблемы можно как физиологические, психологические и духовные, социальные.
Помимо этой классификации, все сестринские проблемы делятся на:
существующие - проблемы, которые беспокоят пациента в настоящий момент (например, боль, одышка, отеки);
потенциальные - это проблемы, которые пока не существуют, но могут появиться с течением времнени (например, риск возникновения пролежней у неподвижного пациента, риск развития обезвоживания при рвоте и частом жидком стуле).
Установив оба вида проблем, сестра определяет факторы, способствующие или вызывающие развитие этих проблем, выявляет также сильные стороны пациента, которые он может противопоставить проблемам.
Поскольку у пациента всегда бывает несколько проблем, сестра должна определить систему приоритетов, классифицировав их как первичные, вторичные и промежуточные. Приоритеты - это последовательность первоочередных самых важных проблем пациента, выделяемых для установления очередности сестринских вмешательств, их не должно быть много - не более 2-3-х.
К первичным приоритетам относят такие проблемы пациента, которые в условиях отсутствия лечения могут оказать пагубное влияние на больного.
Промежуточные приоритеты - неэкстремальные и неопасные для жизни потребности больного.
Вторичные приоритеты – это потребности пациента, которые не имеют прямого отношения к болезни или прогнозу (например, у больного с травмой позвоночника первичная проблема – боль, промежуточная – ограничение подвижности, вторичная – чувство беспокойства).
Критерии выбора приоритетов:
Все неотложные состояния, например, острая боль в сердце, риск развития легочного кровотечения.
Наиболее тягостные проблемы для пациента в настоящий момент, то, что больше всего беспокоит, является для него самым мучительным и главным сейчас. Например, пациент с заболеванием сердца, страдающий приступами загрудинных болей, головными болями, отеками, одышкой, может указать именно на одышку как на свое главное страдание. В этом случае "одышка" будет являться приоритетной сестринской проблемой.
Проблемы, способные привести к различным осложнениям и ухудшению состоянию пациента. Например, риск развития пролежней у неподвижного пациента.
Проблемы, решение которых приводит к разрешению ряда других проблем. Например, снижение страха перед предстоящей операцией улучшает сон, аппетит и настроение пациента.
Следующей задачей второго этапа сестринского процесса является формулировка сестринского диагноза – определение реакции пациента на болезнь и свое состояние.
В отличие от врачебного диагноза, направленного на выявление конкретного заболевания или сущности патологического процесса, сестринский диагноз может меняться каждый день и даже в течение дня по мере того, как изменяются реакции организма на болезнь.
Третий этап сестринского процесса - планирование ухода.
После обследования, установления диагноза и определения первичных проблем пациента сестра формулирует цели ухода, ожидаемые результаты и сроки, а также методы, способы, приёмы, т.е. сестринские действия, которые необходимы для достижения поставленных целей. Необходимо путём правильного ухода устранить все осложняющие болезнь условия, чтобы она приняла своё естественное течение.
Во время планирования для каждой приоритетной проблемы формулируются цели и план ухода. Различают два вида целей: краткосрочные и долгосрочные.
Краткосрочные цели должны быть выполнены за короткое время (обычно за 1-2 недели).
Долгосрочные цели достигаются за более длительный период времени, направлены на предотвращение рецидивов заболеваний, осложнений, их профилактику, реабилитацию и социальную адаптацию, приобретение медицинских знаний.
Каждая цель включает 3 компонента:
критерии: дата, время, расстояние;
условие: с помощью кого/чего-либо.
После формулировки целей медсестра составляет собственно план ухода за пациентом, представляющий собой подробное перечисление специальных действий медсестры, необходимых для достижения целей ухода.
Требования к постановке целей:
Цели должны быть реальными.
Необходимо устанавливать конкретные сроки достижения каждой цели.
Цели сестринского ухода должны находиться в пределах сестринской, а не врачебной компетенции.
Формулироваться в терминах пациента, а не медсестры.
После формулирования целей и составления плана ухода медсестра обязана согласовать действия с пациентом, заручиться его поддержкой, одобрением и согласием. Действуя таким образом, медсестра ориентирует пациента на успех, доказывая достижимость целей и совместно определяя пути их достижения.
А очкастые книжники горожане, забывшие в шкафах свои оранжевые накидки, бесясь с жиру, вбили им в головы идиотскую мысль о том, что свинья ровня.
А очкастые книжники горожане, забывшие в шкафах свои оранжевые накидки, бесясь с жиру, вбили им в головы идиотскую мысль о том, что свинья ровня человеку И самое главное: тот, кто писал подлые слова на аспидной доске, как и Снайпер, пример заполнения первичного сестринского осмотра родом из долины. Снайпер сдвинул кнопку предохранителя, беззвучно передернул затвор, поудобнее пристроил оружие на почти перпендикулярно стволу лежащей ветке упоре. Учитель еще не успел упасть, пятная кровью утоптанный дерн площадки, а Ту Самай уже знал, даже не видя тяжело проламывающего листву тела, что стрелявший мертв. Кайченг редко промахивался; те, кто промахивается, как правило, не становятся кайченгами. Пример заполнения первичного сестринского осмотра Оранжевой линией, как будто только этих почти одновременно прозвучавших выстрелов и ждали, пришли в движение переплетенные заросли кустарника. Глухо рыча, на ничейную полосу выплыли и двинулись на Восемьдесят Пятую заставу приземистые бронемашины, а за ними, пригнувшись к земле и часто залегая, выкатились чуть расплывчатые в полуденном туманце пехотные заполнения осмотра пример первичного сестринского. Фигуры в полосатых комбинезонах хорошо ложились на прицел. Не ожидая команды, мальчики занимали пример заполнения первичного сестринского осмотра в траншеях, и лица их были совсем взрослыми; каждый из них сейчас казался едва ли не ровесником Ту Самая. Пограничный инцидент из тех, что порою и не стоит включать в сводки. Сестринского первичного пример заполнения осмотра три часа огня и грохота семь бронемашин из десятка горели, словно праздничные лампадки, а остальные, пыхтя, утробно чихая дымом, дав задний ход, уползали вспять, за Оранжевую линию, и следом за ними отшатнулись ползком же!
Всего комментариев. 0
Copyright MyCorp © 2016
Оценка функционального состояния пациента
– осуществлять наблюдение за функциональным состоянием пациента, с последующей регистрацией в медицинской документации; – проводить антропометрию; – проводить термометрию, подсчет пульса, ЧДД, АД и т.д. с последующей регистрацией в медицинской документации; – проводить сбор анамнеза, жалоб, осмотр ребенка - оценить физическое развитие ребенка - оценить нервно-психическое развитие ребенка
Оказание медицинских услуг в пределах своей компетенции
–проводить первичный патронаж к новорожденному –оформить патронаж к новорожденному –оформить патронаж к грудному ребенку
Осуществление сестринского процесса
– проводить субъективное и объективное сестринское обследование пациента; – уметь выявлять нарушения потребностей и проблем пациента – оказать помощь в решении проблем пациента в пределах своих компетенций.
Санитарно просветительская работа
–проводить беседу с родителями о подготовке детей к посещению дошкольного учреждения, школы. –составить план обучения организации режима дня и питания детей грудного возраста – составить план обучения организации режима дня и питания детей раннего возраста – обучить родителей принципам создания безопасной окружающей среды
В конце рабочего дня в дневнике фиксируется:
– перечень медицинской документации кабинета участкового педиатра с образцами их заполнения и с указанием учетной формы (при наличии).
– образец оформления патронажей к новорожденному и грудному ребенку
Результаты о проделанной работе ежедневно фиксируются в манипуляционный лист (приложение 1).
Работа в приемном отделении детской больницы – 1 день (6 часов)
Соблюдение санитарно-эпидемиологического режима.
– проводить предварительную, текущую, заключительную уборки приемного отделения – аргументировать выбор и применение методов и способов профилактики внутрибольничной инфекции. – проводить дезинфекцию и правильное хранение уборочного инвентаря; – соблюдать технику безопасности при работе с дезинфицирующими растворами; – соблюдать технику безопасности при работе с кровью и биологическими жидкостями; – уметь оказать помощь при попадании дезинфицирующих растворов на кожу и слизистые; – проводить обработку рук до и после выполнения манипуляций; – пользоваться средствами защиты во время проведения медицинских процедур; – соблюдать правила утилизации отходов ЛПУ (класс А, класс Б) - соблюдать технику безопасности при работе с дезинфицирующими растворами; - проводить дезинфекцию предметов ухода, используемых при приеме пациентов в стационар;
Прием пациента в стационар
- выявлять проблемы пациента, поступившего "самотеком" - заполнять паспортную часть медицинской карты стационарного больного; - выполнять процедуры и манипуляции, назначенные врачом; - осуществлять по указанию врача вызов консультантов и лаборантов в приемное отделение с заполнением соответствующей документации; - проводить наблюдение за состоянием больных, находящихся в изоляторе; - осуществлять передачу телефонограмм с заполнением соответствующей документации; - осуществлять забор материала для лабораторных исследований с заполнением соответствующей документации; -проводить осмотр и обработку пациента на педикулез (приказ № 342) с последующим заполнением медицинской документации; -проводить полную (частичную) санитарную обработку пациента при поступлении в ЛПУ. - транспортировать больных детей в отделение. - заполнить экстренное извещение в ЦГСЭН.
Оценка функционального состояния пациента
– осуществлять наблюдение за функциональным состоянием пациента; - проводить термометрию, подсчет пульса, ЧДД, АД и т.д. с последующей регистрацией в медицинской документации;
В конце рабочего дня в дневнике фиксируется:
- перечень медицинской документации приемного отделения с образцами их заполнения и с указанием учетной формы (при наличии).
- виды дезинфицирующих средств, применяемые в приемном отделении для проведения дезинфекции предметов ухода и инструментария с указанием используемых дезинфектантов.
Результаты о проделанной работе ежедневно фиксируются в манипуляционный лист (приложение 1).
Соблюдение санитарно-эпидемиологического режима детской больницы
– проводить текущую и генеральную уборку помещений с использованием различных дезинфицирующих средств; – аргументировать выбор и применение методов и способов профилактики внутрибольничной инфекции. – проводить предварительную, текущую, заключительную, генеральную уборки процедурного кабинета – проводить дезинфекцию и правильное хранение уборочного инвентаря; – соблюдать технику безопасности при работе с дезинфицирующими растворами; – соблюдать технику безопасности при работе с кровью и биологическими жидкостями; – уметь оказать помощь при попадании дезинфицирующих растворов на кожу и слизистые; – проводить обработку рук до и после выполнения манипуляций; – пользоваться средствами защиты во время проведения медицинских процедур; – соблюдать правила утилизации отходов ЛПУ (класс А, класс Б)
Оценка функционального состояния ребенка
- осуществлять наблюдение за функциональным состоянием ребенка. функциональными отправлениями, сном и последующей регистрацией в медицинскую документацию; - проводить антропометрию ребенка; - проводить термометрию и построить график температурной кривой; - исследовать пульс, подсчитать число дыхательных движений, измерить артериальное давление; - подсчитать суточное количества мочи, выявить скрытые и явные отёки, измерить водный баланс с последующей регистрацией в медицинской документации;
Оказывать медицинские услуги в пределах своей компетенции
- осуществить прием и сдачу дежурств; - заполнить журнал передачи дежурств по учету дорогостоящих и сильнодействующих препаратов, заявки к специалистам в лабораторию; - составить сводку движения пациентов за сутки; - осуществлять раздачу пищи в соответствии с требованиями, заполнять порционное требование; – осуществлять контроль соблюдения требований к хранению продуктов в холодильнике, передачами продуктов от родственников, состоянием тумбочек; – проводить смену нательного и постельного белья, соблюдать бельевой режим ЛПУ - соблюдать правила хранения лекарственных средств на посту, в процедурном кабинете; - осуществлять контроль правильности и своевременности приема пациентами лекарственных средств, назначенных лечащим врачом; - выписать требования в аптеку; - осуществлять выборку назначений из историй болезни; – соблюдать правила хранения лекарственных средств на посту, в процедурном кабинете; - проводить очистительную и лекарственную клизму - вести газоотводную трубку. - промыть желудок. - применить мазь, присыпку. - обработать бутылочки, соски. - закапать капли в нос, глаз, уши. - туалет пупочной ранки новорожденного. - пеленание закрытое, свободное. - производить контрольное кормление. - подать увлажненный кислород детям. - осуществлять парентеральное введение лекарственных препаратов. - оказывать помощь в проведении утреннего туалета (в том числе и новорожденного) и соблюдению личной гигиены пациента; -участвовать в подготовке пациента разных возрастов к лабораторным исследованиям мочи, кала, мокроты, проводить беседы с пациентом о правилах сбора материала для лабораторных исследований; - провести соскоб на энтеробиоз. - осуществлять подготовку оснащения, необходимого для забора биологического материала, соблюдать технику безопасности при его транспортировке, выписывать направления на лабораторные исследования в соответствии с назначениями врача; - участвовать в подготовке пациента к инструментальным исследованиям, проводить беседу с пациентом и его родственниками о правилах подготовки к ним, выписывать направления на инструментальные исследования в соответствии с назначениями врача.
Осуществлять сестринский процесс
- проводить субъективное и объективное сестринское обследование ребенка; - уметь выявлять нарушения потребностей и проблемы ребенка - оказать помощь в решении проблем ребенка в пределах своих компетенций.
Санитарно просветительская работа
- консультировать пациентов и их родственников по вопросам здорового образа жизни, профилактики вредных привычек и соблюдению личной гигиены.
В конце рабочего дня в дневнике фиксируется:
- методы и способы профилактики ВБИ, применяемые в отделении.
- требования к хранению продуктов в холодильнике, срокам размораживания и обработки холодильника.
- виды дезинфицирующих средств, применяемых в отделении для проведения дезинфекции предметов ухода;
– в процедурном кабинете;
– в санитарных комнатах;
– в буфетных и столовых;
-образцы заполнения медицинской документации медицинской документации с указанием учетной формы (при наличии) для регистрации функционального состояния пациента.
- виды лабораторных исследований, инструментальных исследований, назначаемых врачами данного отделения с образцами заполненных направлений.
- план подготовки пациента к проведению инструментальных методов исследования: УЗИ, ФГС, ЭКГ, R –исследования, РЭГ
Результаты о проделанной работе ежедневно фиксируются в манипуляционный лист (приложение 1).
Работа в кабинете участкового терапевта –2 дня (12 часов)
Соблюдение санитарно-эпидемиологического режима
– проводить предварительную, текущую, заключительную, генеральную уборки кабинета; – проводить дезинфекцию и правильное хранение уборочного инвентаря; – соблюдать технику безопасности при работе с дезинфицирующими растворами; – уметь оказать помощь при попадании дезинфицирующих растворов на кожу и слизистые; – проводить обработку рук до и после выполнения манипуляций; – пользоваться средствами защиты во время проведения медицинских процедур; – проводить своевременную дезинфекцию предметов ухода, медицинского оборудования, инструментов после использования. - соблюдать правила утилизации отходов ЛПУ (класс А, класс Б)
Оценка функционального состояния пациента
– осуществлять наблюдение за состоянием больного с последующей регистрацией в медицинской документации; – проводить термометрию, подсчет пульса, ЧДД, АД с последующей регистрацией в медицинской документации;
Оказывать медицинские услуги в пределах своей компетенции
- проводить персональный учет обслуживаемого населения, - выявлять его демографическую и социальную структуру, - вести учет граждан, нуждающихся в надомном медико-социальном обслуживании. - проводить в поликлинике и на дому доврачебные профилактические осмотры населения. - вести учет диспансерных больных, инвалидов, часто и длительно болеющих и др. - осуществлять контроль их посещений в поликлинике (амбулатории) и на дому, - своевременно приглашать их на прием. - оформлять медицинскую документацию (статистические талоны, карты экстренного извещения, бланки направления на диагностические исследования, контрольные карты диспансерного наблюдения и т.п.). - подготавливать больных к проведению лабораторных и инструментальных исследований. - дать рекомендации по правильному приему назначенных препаратов. - характеризовать назначенную диету.
Осуществлять сестринский процесс
– проводить субъективное и объективное сестринское обследование пациента; – уметь выявлять нарушения потребностей и проблем пациента – оказать помощь в решении проблем пациента в пределах своих компетенций.
Санитарно просветительская работа
– консультировать пациентов и их родственников по вопросам здорового образа жизни, профилактики вредных привычек и соблюдению личной гигиены. – консультировать пациентов и их окружение по вопросам профилактики заболеваний различных органов и систем – пропагандировать борьбу с возникновением и развитием факторов риска различных заболеваний (курение, алкоголь, гиподинамия и др.). – пропагандировать активный отдых, туризм, занятия физической культурой и спортом. – пропагандировать рациональное питание. – давать рекомендации по созданию, сохранению и укреплению психологического микроклимата на работе, учебе и в быту. – проводить групповую и индивидуальную пропаганду здорового образа жизни среди, проходящих профилактические осмотры. разъяснять цели и задач ежегодной диспансеризации всего населения. - оценить возможности самоухода, ухода. - проводить занятия по оказанию самопомощи и взаимопомощи при травмах, отравлениях, острых состояниях и несчастных случаях. – обучать родственников тяжелобольных методам ухода, оказанию первичной доврачебной помощи.
В конце рабочего дня в дневнике фиксируется:
– образцы заполнения медицинской документации с указанием учетной формы (при наличии) для регистрации функционального состояния пациента.
- функциональные обязанности медсестры терапевтического участка, устройство и оснащение терапевтического кабинета
Результаты проделанной работе фиксируются в манипуляционном листе (приложение 1).
Сестринский процесс – системный, хорошо продуманный, целенаправленный план действий медсестры, учитывающий потребности пациента. После реализации плана необходимо обязательно провести оценку результатов.
Стандартная модель сестринского процесса состоит из пяти этапов:
1) медсестринского обследования пациента, определения состояния его здоровья;
2) постановки медсестринского диагноза;
3) планирования действий медицинской сестры (медсестринских манипуляций);
4) реализации (осуществления) сестринского плана;
5) оценки качества и эффективности действий медсестры.
Преимущества сестринского процесса:
1) универсальность метода;
2) обеспечение системного и индивидуального подхода к проведению сестринского ухода;
3) широкое применение стандартов профессиональной деятельности;
4) обеспечение высокого качества оказания медицинской помощи, высокого профессионализма медицинской сестры, безопасность и надежность медицинского обслуживания;
5) в уходе за больным, кроме медицинских работников, принимают участие сам больной и члены его семьи.
Обследование пациентаЦелью этого метода является сбор информации о больном. Ее получают путем субъективного, объективного и дополнительных способов обследования.
Субъективное обследование заключается в опросе пациента, его родственников, ознакомлении с его медицинской документацией (выписками, справками, медицинской картой амбулаторного больного).
Для получения полной информации при общении с пациентом медсестра должна придерживаться следующих принципов:
1) вопросы должны быть подготовлены заранее, что облегчает общение медсестры и пациента, позволяет не пропустить важные детали;
2) необходимо внимательно выслушивать пациента, доброжелательно относиться к нему;
3) больной должен чувствовать интерес медсестры к своим проблемам, жалобам, переживаниям;
4) полезно кратковременное молчаливое наблюдение за пациентом перед началом опроса, что дает возможность больному собраться с мыслями, привыкнуть к окружающей обстановке. Медработник в это время может составить общее представление о состоянии больного;
5) во время беседы рекомендуется вести короткие записи, чтобы не забыть в последующем важную информацию.
Во время опроса медсестра выясняет жалобы больного, анамнез заболевания (когда началось, с каких симптомов, как изменялось состояние больного по мере развития заболевания, какие лекарственные препараты принимались), анамнез жизни (перенесенные болезни, особенности быта, питания, наличие вредных привычек, аллергических или хронических заболеваний).
При объективном обследовании проводят оценку внешнего вида больного (выражение лица, положение в кровати или на стуле и др.), исследование органов и систем, определяют функциональные показатели (температуру тела, артериальное давление (АД), частоту сердечных сокращений (ЧСС), частоту дыхательных движений (ЧДД), рост, массу тела, жизненную емкость легких (ЖЕЛ) и т. д.).
Законодательством Российской Федерации запрещено проведение абортов вне лечебного учреждения. Если искусственное прерывание беременности произведено вне специализированного медицинского учреждения или лицом со средним медицинским образованием, то на основании ч. 2 ст. 116 Уголовного кодекса РФ выполнивший аборт привлекается к уголовной ответственности.
План объективного обследования пациента:
1) внешний осмотр (охарактеризовать общее состояние больного, внешний вид, выражение лица, сознание, положение больного в постели (активное, пассивное, вынужденное), подвижность пациента, состояние кожи и слизистых оболочек (сухость, влажность, цвет), наличие отеков (общих, местных));
2) измерить рост и массу тела больного;
3) подсчитать частоту дыхательных движений, определить ритм и глубину дыхания, выявить наличие патологического дыхания;
4) подсчитать частоту пульса, определить его качество;
5) измерить АД на обеих руках;
6) при наличии отеков определить суточный диурез и водный баланс;
7) зафиксировать основные симптомы, характеризующие состояние:
а) органов дыхательной системы (кашель, выделение мокроты, кровохарканье);
б) органов сердечно-сосудистой системы (боль в области сердца, изменения пульса и АД);
в) органов желудочно-кишечного тракта (состояние ротовой полости, нарушение пищеварения, осмотр рвотных масс, кала);
г) органов мочевыделительной системы (наличие почечной колики, изменение внешнего вида и количества выделенной мочи);
8) выяснить состояние мест возможного парентерального введения лекарственных средств (локтевого сгиба, ягодиц);
9) определить психологическое состояние больного (адекватность, общительность, открытость).
Дополнительные способы обследования включают лабораторные, инструментальные, рентгенологические, эндоскопические методы и УЗИ. Обязательным является проведение таких дополнительных исследований, как:
1) клинический анализ крови;
2) анализ крови на сифилис;
3) анализ крови на глюкозу;
4) клинический анализ мочи;
5) анализ кала на яйца гельминтов;
Конечной ступенью первого этапа медсестринского процесса является документирование полученной информации и получение базы данных о пациенте, которые записываются в сестринскую историю болезни соответствующей формы. История болезни юридически документирует самостоятельную профессиональную деятельность медсестры в пределах ее компетенции.
Постановка сестринского диагнозаНа этом этапе выявляются физиологические, психологические и социальные проблемы пациента, как актуальные, так и потенциальные, приоритетные проблемы и производится постановка сестринского диагноза.
План изучения проблем пациента:
1) определить актуальные (имеющиеся в наличии) и потенциальные проблемы пациента;
2) выявить факторы, вызвавшие возникновение актуальных проблем или способствовавшие появлению потенциальных проблем;
3) определить сильные стороны пациента, которые помогут решению актуальных и предотвращению потенциальных проблем.
Так как в подавляющем большинстве случаев у пациентов выявляется несколько актуальных проблем, связанных со здоровьем, то для их решения и успешной помощи пациенту необходимо выяснить приоритет той или иной проблемы. Приоритет проблемы может быть первичным, вторичным и промежуточным.
Первичный приоритет имеет проблема, требующая экстренного или первоочередного решения. Промежуточный приоритет связан с состоянием здоровья пациента, не угрожающим его жизни, и не является первоочередным. Вторичный приоритет имеют проблемы, не соотносящиеся с конкретным заболеванием и не влияющие на его прогноз.
Следующей задачей является формулирование сестринского диагноза.
Целью сестринской диагностики является не диагностика заболевания, а выявление реакций организма больного на заболевание (боль, слабость, кашель, гипертермия и т. д.). Сестринский диагноз (в отличие от врачебного) постоянно меняется в зависимости от смены реакции организма пациента на болезнь. Одновременно один и тот же сестринский диагноз может ставиться при различных заболеваниях различным больным.
Планирование сестринского процесса
Составление плана медицинских мероприятий преследует определенные цели, а именно:
1) координирует работу сестринской бригады;
2) обеспечивает очередность мероприятий по уходу за больным;
3) помогает поддерживать связь с другими медицинскими службами и специалистами;
4) помогает определить экономические траты (так как в нем указываются материалы и оборудование, необходимые для выполнения мероприятий по сестринскому уходу);
5) юридически документирует качество оказания сестринской помощи;
6) помогает в последующем оценить результаты проведенных мероприятий.
Цели сестринских мероприятий – предотвращение рецидивов, осложнений заболевания, профилактика заболеваний, реабилитация, социальная адаптация больного и т. д.
Этот этап сестринского процесса состоит из четырех стадий:
1) выявления приоритетов, определения порядка решения проблем пациента;
2) разработки ожидаемых результатов. Результат – это эффект, которого хотят достичь медсестра и пациент в совместной деятельности. Ожидаемые результаты являются следствием выполнения следующих задач сестринского ухода:
а) решения проблем пациента, связанных со здоровьем;
б) снижения остроты проблем, устранить которые невозможно;
в) предотвращения развития потенциально возможных проблем;
г) оптимизации возможности пациента в плане самопомощи или помощи со стороны родственников и близких людей;
3) разработки сестринских мероприятий. Конкретно определяется, каким образом медсестра поможет пациенту достичь ожидаемых результатов. Из всех возможных мероприятий выбираются те, которые помогут достигнуть поставленной цели. Если существуют несколько видов эффективных способов, пациенту предлагают самому сделать выбор. Для каждого из них должны быть определены место, время и способ выполнения;
4) внесения плана в документацию и обсуждения его с другими членами сестринской бригады. Каждый план сестринских мероприятий должен иметь дату составления и заверяться подписью лица, составившего документ.
Важным компонентом сестринских мероприятий является выполнение назначений врача. Необходимо, чтобы сестринские мероприятия согласовались с терапевтическим решениями, основывались на научных принципах, являлись индивидуальными для конкретного больного, использовали возможность обучения пациента и позволяли ему принимать активное участие.
На основании ст. 39 Основ законодательства об охране здоровья граждан медицинские работники должны оказывать первую медицинскую помощь всем нуждающимся в ней в медицинских учреждениях и на дому, на улице и в общественных местах.
Выполнение сестринского планаВ зависимости от участия врача сестринские мероприятия подразделяются на:
1) независимые мероприятия – действия медсестры по собственной инициативе без указаний врача (обучение пациента навыкам самообследования, членов семьи – правилам ухода за пациентом);
2) зависимые мероприятия, выполняющие на основе письменных распоряжений врача и под его наблюдением (выполнение инъекций, подготовка пациента к различным диагностическим обследованиям). Согласно современным представлениям медсестра не должна выполнять назначения врача автоматически, должна продумывать свои действия, а при необходимости (в случае несогласия с врачебным назначением) консультироваться у врача и обращать его внимание на нецелесообразность сомнительного назначения;
3) взаимозависимые мероприятия, предусматривающие совместные действия медсестры, врача и других специалистов.
Помощь, оказываемая пациенту, может быть:
1) временной, рассчитанной на короткое время, которая оказывается при неспособности пациента к самообслуживанию, самостоятельному уходу за собой, например после операций, травм;
2) постоянной, необходимой в течение всей жизни пациента (при тяжелых травмах, параличах, при ампутации конечностей);
3) реабилитирующей. Это сочетание лечебной физкультуры, лечебного массажа и дыхательной гимнастики.
Реализация плана сестринских мероприятий осуществляется в три стадии, включающие:
1) подготовку (пересмотр) сестринских мероприятий, установленных во время этапа планирования; анализ сестринских знаний, умений, навыков, определение возможных осложнений, которые могут возникнуть во время выполнения сестринских манипуляций; обеспечение необходимыми ресурсами; подготовку оборудования – I стадия;
2) выполнение мероприятий – II стадия;
3) заполнение документации (полное и точное занесение выполненных действий в соответствующую форму) – III стадия.
Оценка результатовЦель этого этапа – оценка качества оказанной помощи, ее эффективности, полученных результатов и подведение итогов. Оценка качества и эффективности сестринской помощи производится пациентом, его родственниками, самой медсестрой, выполнявшей сестринские мероприятия, и руководством (старшей и главной медсестрами). Результат выполнения этого этапа – выявление положительных и отрицательных сторон в профессиональной деятельности медсестры, пересмотр и коррекция плана мероприятий.
Сестринская история болезниВся деятельность медсестры в отношении пациента протоколируется в сестринской истории болезни. В настоящее время этот документ применяется еще не во всех лечебно-профилактических учреждениях, но по мере реформирования сестринского дела в России приобретает все большее применение.
Сестринская история болезни включает следующее:
1) дата и время госпитализации;
2) отделение, палата;
4) возраст, дата рождения;