





 Рейтинг: 5.0/5.0 (1662 проголосовавших)
Рейтинг: 5.0/5.0 (1662 проголосовавших)Категория: Бланки/Образцы
Третий этап сестринского процесса включает в себя формулирование целей и планирование ухода. Анализ данных, полученных во время медицинского обследования, даёт основание сестринскому персоналу ставить диагнозы, отражающие индивидуальные реакции пациентов на болезнь или своё состояние. Проблемы выделены, приоритеты в решении определены. Что же дальше?
Следующая ступень сестринского процесса - планирование. Его начинают с определения цели и ожидаемых результатов сестринских действий. В сестринской практике цель - ожидаемый положительный результат сестринских вмешательств по решению конкретной проблемы пациента. Любое действие по уходу за пациентом нацелено на результат, поэтому определение целей необходимо для выбора направления ухода в каждом конкретном случае и для оценки эффективности сестринских действий.
Основный принцип философии сестринского дела - холистический подход к пациенту: лечить не болезнь, а больного. Именно поэтому цели ухода и проблемы пациента в каждом отдельном случае будут уникальны, так как каждый человек по-разному реагирует на жизненные ситуации как в болезни, так и в здравии. Цели - «указатели выбора и критерии оценки сестринских действий».
При определении целей сестринских действий можно использовать стандарты сестринской практики по типичным проблемам пациентов. Примеры стандартов: ОСТы: «Протокол ведения больных. Пролежни», «Протокол ведения больных. Сердечная недостаточность», «Протокол ведения больных. Чесотка». Стандарты - базовый перечень научнообоснованных мероприятий по уходу, обеспечивающих достижение целей вне зависимости от конкретной ситуации; формальное описание ожидаемых сестринских вмешательств.
Сестринский персонал должен уметь при составлении индивидуального плана ухода применить стандарт к конкретной клинической ситуации. Можно исключить любой пункт стандарта из индивидуального плана или включить дополнительный, не предусмотренный в стандарте, при условии логического обоснования своей точки зрения.
Определение и формулирование целей сестринских действий требуют самостоятельных суждений и должны проходить с согласия пациента и его семьи.
Пациента надо вовлекать в определение целей и планирование ухода. Только в этом случае его можно признать активным участником сестринского процесса.
Участие пациента в определении целей должно быть так же независимо, как в определении приоритетов и принятии решений. Задача сестринского персонала - направлять и защищать пациента, тем самым предотвращая ухудшение его здоровья.
Когда пациент не в состоянии принять участие в определении целей, необходимо по возможности привлекать родственников. К таким состояниям относят: кому, дезориентацию, инсульт с парализацией и потерей речи и т.п. В ряде случаев медицинские сестры, осуществляющие уход, определяют цели самостоятельно.
Цели ухода должны отражать не только насущные проблемы, но и меры по реабилитации пациентов и предотвращению развития заболеваний. Цели, сосредоточенные на пациенте, - особый критерий, отражающий состояние здоровья пациента, когда ему не нужно лечение и он независим в повседневной жизни.
Есть два вида целей для пациентов: краткосрочные и долгосрочные.
Краткосрочные цели должны быть выполнены в короткий период времени, обычно за одну-две недели. При существующей системе здравоохранения, когда продолжительность пребывания пациента в стационаре ограничена более короткими сроками, цели дают направление ухода для ведения пациента в острой стадии заболевания.
Третий этап сестринского процесса
Долгосрочные цели могут быть достигнуты к выписке или позже, по возвращению домой, за более длительный промежуток времени. Эти цели обычно направлены на реабилитацию и предотвращение обострений, приобретение определённых знаний о здоровье. Если сестринский персонал не планирует долгосрочные цели, уход прекращают в день выписки. Определение целей ставит компоненты плана в определённые рамки. С помощью целей сестринский персонал способен проводить уход, оптимально используя ресурсы и время. В конечном счёте, цель ведет к определению ожидаемых результатов, которых может быть несколько.
Результат - изменение физиологического, психологического, социального и духовного состояний пациента. Ожидаемые результаты бывают промежуточными и конечными. Промежуточные результаты - ступеньки, ведущие к достижению цели или конечному результату.
Функции ожидаемых результатов :
- дают направление сестринской деятельности;
- критерии достижения цели;
- помогают рассчитать время достижения цели;
- дают возможность предусмотреть дополнительные ресурсы;
- критерии оценки сестринских действий.
Ожидаемые результаты вытекают из краткосрочных и долгосрочных целей, сосредоточенных на пациенте и основанных на проблемах, установленных при проведении второго этапа сестринского процесса. Ожидаемые результаты для каждой цели и каждой проблемы должны быть спланированы последовательно, с учётом времени и возможностей пациента. Последовательное перечисление ожидаемых результатов даёт сестринскому персоналу руководство по планированию своих действий.
Ожидаемые результаты записывают в СИБ, в плане ухода, в колонке «Критерий».
Каждая цель должна соответствовать определённым требованиям.
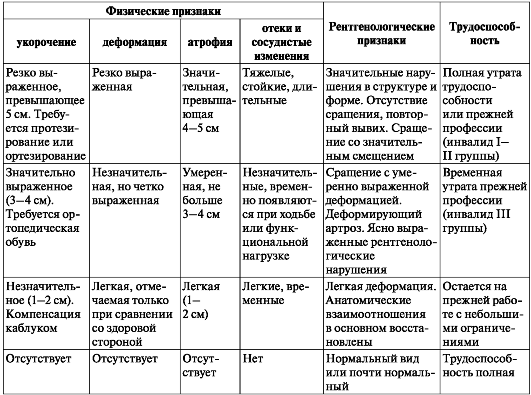
Таблица. Примеры определения целей и ожидаемых результатов
Таблица. Руководство по определению целей и ожидаемых результатов
После формулировки целей сестринский персонал составляет письменный план ухода за пациентом. План - письменное руководство по уходу, представляющее собой подробный перечень специальных действий, направленных на достижение целей по определённой проблеме пациента в конкретной ситуации.
Существуют три типа сестринских действий, которые можно включить в сестринский план ухода и наблюдения за пациентом: независимые, зависимые и взаимозависимые.
Планирование ухода нужно на основе стандартов сестринской практики. Но в стандарт нельзя включить разнообразие клинических ситуаций, поэтому в каждом конкретном случае план ухода отражает индивидуальность пациента.
Одна и та же проблема может быть у пациентов с различной патологией. Эффективность решения проблемы определяют разные действия. Например, ишурия, связанная с аденомой предстательной железы, и ишурия в послеоперационном периоде требуют различных вмешательств со стороны сестринского персонала, но в том и другом случае для них характерна острая задержка мочи. В первом случае будут преобладать зависимые и взаимозависимые действия сестры, направленные на опорожнение мочевого пузыря:
- медсестра успокоит пациента;
- медсестра по назначению врача выведет мочу катетером;
- медсестра измерит количество выделенной мочи, оценит её визуально и в случае наличия примесей сообщит об этом врачу;
- медсестра обеспечит дальнейшее наблюдение за пациентом;
- медсестра будет ассистировать врачу в случае прокола мочевого пузыря при отсутствии возможности вывести мочу катетером. Во втором случае (ишурия обусловлена рефлекторной задержкой мочи) прежде всего преобладают независимые действия:
- медсестра успокоит пациента;
- медсестра проведёт мероприятия, способствующие самостоятельному опорожнению мочевого пузыря (обучит пациента использовать судно и мочеприёмник, изолирует его ширмой, включит кран в палате, подмоет пациента тёплой водой);
- медсестра проведёт катетеризацию мочевого пузыря по назначению врача, если пациент не в состоянии помочиться самостоятельно.
Составление и ведение индивидуальных планов ухода имеет ряд преимуществ перед привычной практикой работы сестринского персонала:
- план ухода - письменное руководство по уходу за пациентом, где отражены проблемы, предусмотрены цели и намечены действия по их реализации, что уменьшает риск некомпетентного, неверного или неаккуратного ухода;
- план координирует уход, экономит время и способствует эффективному использованию оборудования и материальных ресурсов, так как любая медсестра может быстро определить, что нужно пациенту;
- план определяет продолжительность ухода за пациентом и степень участия в нём каждого медработника;
- план ухода представляет собой письменный обмен информацией в форме отчётов;
- письменный план ухода, где предусмотрены долгосрочные цели, способствует обеспечению непрерывности ухода и его продолжительности после госпитализации или перевода пациента в другое ЛПУ;
- план позволяет быстро подсчитать материальные затраты на уход.
К разработке планов ухода сестринский персонал подключает пациента и его родственников. Семья часто - основной рычаг в достижении целей ухода.
Результат планирования - «живой» план ухода, где отражена динамика самочувствия пациента, цели и объём оказанной сестринской помощи, предусматривающий все виды сестринских вмешательств и реакцию пациента на уход. Планы ухода в различных лечебных и образовательных учреждениях имеют отличия в формулировке, но едины по сути, направлены на достижение определённых целей в пределах компетенции сестринского персонала как полноправного участника процесса лечения, реабилитации и наблюдения за пациентом.
Планирование - мыслительный процесс, заставляющий думать, рассуждать, анализировать. Это прекрасная возможность научиться сопоставлять, объединять, формулировать и фиксировать знания и результаты исследования письменно. Именно поэтому грамотный план ухода - мерило качества работы и профессионализма сестринского персонала.
Цели ухода и планирование мероприятий по достижению целей регистрируют в сестринской истории болезни. Образец заполнения плана ухода для пациентки Кориковой Е.В. о которой шла речь выше (при изучении второго этапа сестринского процесса), представлен в сестринской истории болезни в конце раздела (СИБ, план ухода).
ВЫВОДЫ
- Цель - ожидаемый положительный результат сестринских вмешательств по решению конкретной проблемы пациента. Цели ухода могут быть краткосрочными и долгосрочными. Каждая цель должна состоять из трех компонентов: действия, критерия и условия.
- Цели ухода должны быть реальными, ограниченными по времени, единичными, наблюдаемыми, измеряемыми и в пределах компетенции сестры.
- Третий этап сестринского процесса заканчивают составлением плана ухода. План ухода - письменное руководство по уходу за пациентом, где отражены проблемы, предусмотрены цели и намечены действия по их реализации, что уменьшает риск некомпетентного, неверного или неаккуратного ухода.
- Планы ухода в различных лечебных и образовательных учреждениях имеют отличия в формулировке, но едины по сути, направлены на достижение определённых целей, в пределах компетенции сестринского персонала как полноправного участника процесса лечения, реабилитации и наблюдения за пациентом.
- Грамотный план ухода - мерило качества работы и профессионализма сестринского персонала.
Основные понятия: цель ухода, ожидаемые результаты, план ухода, компоненты цели, кратковременная и долгосрочная цели, стандартный план ухода, индивидуальный план ухода.
Основы сестринского дела. учебник. - М. ГЭОТАР-Медиа, 2008. Островская И.В. Широкова Н.В
(страница 9 из 40)
Глава 8Осуществление сестринского процесса специалистом со средним медицинским образованием сегодня регламентировано «Федеральным государственным образовательным стандартом…» по специальности 060109 «Сестринское дело».
Работа в неврологии требует от специалиста по уходу за пациентом глубоких теоретических знаний, навыков в психологии общения, опыта в проведении реабилитации и психотерапии и нередко умения исполнять обязанности хирургической медсестры (например, в нейрохирургическом отделении). Сестринский процесс в неврологии чрезвычайно трудоемок, что мы намерены проиллюстрировать соответствующим примером.
В работе специалиста по уходу в неврологии особенно выпукло выступают: индивидуальный характер сестринского процесса, необходимость совместного участия медсестры, пациента и его близких в осуществлении сестринского процесса; непрерывный характер сестринского процесса; наконец, при его добросовестном осуществлении, формирование у медсестры чувства удовлетворения от проделанной работы.
Согласно Приказу Минздрава РФ от 19.08.1997 № 249 утверждено положение о специалистах со средним медицинским образованием, в соответствии с которым такой специалист обязан осуществлять в с е этапы сестринского процесса при уходе за пациентом.
Существует ряд разработанных моделей сестринского процесса. Весьма привлекательной является модель Вирджинии Хендерсон. когда фиксируются основные человеческие потребности, их нарушение или изменение при тех или иных патологических состояниях и динамика при осуществлении сестринского процесса. Однако, несмотря на относительно большую сложность, более принятой является модель, основанная на определении проблем пациента (за рубежом – на постановке сестринских диагнозов).
При обучении студентов в нашей стране обычно излагается пятизвенная модель сестринского процесса, в отличие от принятой в США — шестизвенной .
Этапы пятизвенной модели 3 3
Полужирным курсивом выделены формулировки, принятые при обучении студентов в нашей стране. Постановка сестринских диагнозов, во избежание пута ницы в документации, пока у нас распространения не получила. Один из этапов сестринского процесса – «определение ожидаемых результатов» (принятый в США) органически входит в этап «планирование».
1. Обследование пациента, илисбор информации .
2. Диагностирование, иливыявление проблем пациента .
4.Сестринские вмешательства .
5.Оценка их выполнения .
Сбор информации несравненно более легко осуществим в неврологии, чем в психиатрии.
Вообще, сочетание неврологических и психических расстройств наблюдается не так уж часто, чем ожидается. Даже при грубоорганическом характере патологических изменений в головном мозге (например, при ишемическом инсульте или большинстве видов опухолей, пациент, если у него нет афазии, часто способен сформулировать свои жалобы и дать анамнестические сведения).
При сборе информации и ее упорядочении медсестра опирается на первичные (от самого пациента) и вторичные источники информации (от близких пациента, ранее его наблюдавших медработников, из результатов некоторых лабораторных или инструментальных исследований; наконец, опираясь на свои специальные знания в неврологии).
Пример 1. При медленно развивающемся ишемическом инсульте сам пациент может предъявлять ряд жалоб (головные боли, головокружение, ощущение утраты мышечной силы в какой-либо конечности и ограничение ее подвижности и др.). Близкие пациента могут подтвердить, что подобные ощущения в более слабой форме беспокоили пациента и ранее; из сообщения коллеги – амбулаторной медсестры, специалист по уходу в стационаре может узнать о том, что пациент страдает сахарным диабетом и диету соблюдал нерегулярно. Из данных лабораторных исследований специалист по уходу обращает особенно пристальное внимание на состояние свертывающей системы крови. Наконец, опираясь на свои собственные знания, учитывая угрозу развития контрактур, специалист по уходу обращает особое внимание на положение пациента в постели, особенно его конечностей.
Специалист по уходу за больными в обязательном порядке в собственном протоколе регистрации приводит врачебный диагноз. Такие вопросы, как топическая диагностика, дифференциальная диагностика, лечебные назначения – представляют сферу внимания врача (иногда входят в компетенцию фельдшеров, осуществляющую неотложную помощь). В основе деятельности амбулаторной или стационарной медсестры, осуществляющей сестринский процесс, – уход за пациентом, разрешение его проблем, а задача первого этапа – сбора информации – составить полное представление о состоянии человека в ситуации болезни .
Пример 2. При заболевании гнойным менингитом у ребенка последний предъявляет жалобы на головные боли; медсестра при наблюдении за ним отмечает напряжение затылочных мышц и отчетливое нефизиологическое положение головы – выраженное разгибание (все это – первичные источники информации). Родители пациента сообщают о частых отитах и то же подтверждают медицинские сведения из поликлиники. Данные лабораторного исследования выявляют изменения в крови, характерные для воспалительных процессов. Наконец, опираясь на свои специальные знания, медсестра вспоминает о повышенной чувствительности больных менингитом к любым внешним раздражителям и в дальнейшем учитывает это при планировании ухода (все вышеперечисленное относится к в т оричным источникам информации).
Медсестра – специалист по уходу, регистрирует также субъективные представления пациента о состоянии собственного здоровья. Чаще всего неврологические пациенты испытывают переживания растерянности и тревоги (естественно, если они находятся в ясном сознании).
В процессе сбора информации медсестра использует методы наблюдения и опроса. Как правило, особенно в начале сестринского процесса, беседа не должна быть длительной, должна заканчиваться утверждением медсестры о том, что она получила ответы на все вопросы, которые она хотела задать, и пожеланием пациенту выздоровления и благополучия.
Естественно, сбор информации у неврологических пациентов, учитывая разнообразие наблюдаемых состояний, должен быть индивидуализирован. В то же время существует ряд общих моментов, которые медсестра должна отразить в протоколе наблюдения:
1. Состояние зрительной функции, в том числе остроты зрения и полноты охвата полей зрения.
2. Состояние слуховой функции, осязания, обоняния, вкуса.
3. Состояние двигательной функции (объем активных и пассивных движений, мышечная сила, мышечный тонус – в каждой конечности отдельно).
4. Физиологическое или нефизиологическое положение пациента в постели; что также касается каждой конечности в отдельности. Отмечается способность перемещаться в постели, вставать, ходить; координация движений при этом.
5. Наличие или отсутствие болевых и других неприятных ощущений (например, парестезий), их локализация.
6. Состояние сна, аппетита.
7. Наличие (да – нет) тазовых расстройств.
8. В анамнезе заболевания; данные о наследственности (атеросклероз, диабет, онкологические заболевания, душевные заболевания в роду, генетические заболевания и др.); заболевания, перенесенные пациентом (в том числе травмы).
9. Вредные привычки (курение, потребление алкоголя и степень потребления, зависимость от наркотических, лекарственных и других средств)4 4
Для уточнения информации здесь обычно используются вторичные источники.
10. Социальные сведения: живет один или с семьей, уровень дохода, способность близких обеспечить или облегчить уход за пациентом, уровень их медицинской осведомленности; данные о среде обитания – физическая безопасность, загрязнение среды и пр.
11. Уровень образования пациента, культурный уровень, религиозность.
12. Эмоциональное состояние пациента; преувеличение или преуменьшение опасности собственного заболевания, попытки (да – нет) преодолеть собственный стресс.
13. Возможности самоухода (туалет, одевание, питание и т. п.). Способность обеспечить собственную безопасность.
14. Данные физикального обследования (температура тела, частота и наполнение пульса, частота дыхания, цифры артериального давления).
15. Антропометрические данные (вес, рост).
16. Врачебный (медицинский) диагноз.
Проблема в сестринском процессе характеризуется как обстоятельство, связанное со здоровьем пациента (может быть и неблагоприятная реакция на то или иное жизненное обстоятельство), которое как медсестра, так и пациент хотят изменить; которая нежелательна для пациента и требует вмешательства.
Проблемы в свою очередь делятся на актуальные (существующие в данный момент) и потенциальные (могущие возникнуть в ближайшие дни, при выписке пациента и т. п.).
Сестринские проблемы не полностью совпадают с врачебными и не обязательно входят в них. В примере пациента с инсультом (см. с. 100) врач в первую очередь должен интересоваться видом инсульта (геморрагический, ишемический, субарахноидальный или паренхиматозный), топической диагностикой; назначением сложных инструментальных исследований, медикаментозных и иных лечебных процедур. Медсестру, осуществляющую уход, должно беспокоить состояние человека в ситуации болезни: нарушения нормальной жизнедеятельности, реакция пациента на болезнь, возможность оказания помощи близкими пациента и пр. (см. подразд. 8.1). Другой пример: осуществляя диагностику и лечение больного, направленного с диагнозом «эпилепсия», врач задается вопросом – не скрывается ли за этим не диагностированный опухолевый процесс и даже если опухоли нет, целесообразно ли для устранения судорожных проявлений какое-либо нейрохирургическое вмешательство? Все это не входит в компетенцию специалиста по уходу. Для медсестры, осуществляющей уход, проблемами данного пациента являются: невозможность обеспечить собственную безопасность; неосведомленность о необходимости регулярного приема лекарств и исключения приема алкоголя и так далее (см. гл. 17).
Считается, что формулировка проблем должна иметь три обязательные х арактеристики:
3. Характерные черты.
Пример1. Название проблемы – невозможность нормального произнесения слов, и отсюда невозможность выразить собственные переживания (моторная афазия); причина – основное заболевание, нарушение мозгового кровообращения; характерные черты – пациент не произносит окончания или начала слов, переставляет слоги местами, крайне взволнован при необходимости что-либо рассказать, сообщить и особенно что-то попросить; иногда при этом появляются агрессивные компоненты поведения.
Пример 2. Проблемой является нарушение скорости, объема и точности движений; причиной – паркинсонизм; характерными чертами – дрожание конечностей, повышенный мышечный тонус в них, отсутствие содружественных движений, помогающих ходьбе и др.
Процесс планирования имеет, в свою очередь, следующие этапы:
1. Установление приоритетов.
2. Установление целей.
3. Выбор вмешательств.
4. Разработка собственно плана ухода.
Установление приоритетов имеет смысл, когда у пациента имеется несколько проблем. В зависимости от их приоритета, проблемы делятся на первичные, промежуточные (средние) и вторичные (другая классификация: срочного, краткосрочного и долгосрочного выполнения).
Первичным приоритетом обладают проблемы, угрожающие жизни больного; средним – угрожающие здоровью пациента, но не экстремальные; и наконец, вторичным приоритетом обладают проблемы, требующие минимальной сестринской поддержки и прямо не связанные с заболеванием и его прогнозом.
Так, после ишемического инсульта проблемами первичного приоритета могут считаться ослабление сердечной деятельности и дыхания; промежуточными – риск развития пролежней, контрактур и уменьшение объема и силы движений, допустим, в правой руке и ноге, нарушение речи; вторичными. волнение пациента за оставленных дома животных, неухоженные растения и т. п.
Другой пример: при миастении (патологической утомляемости мышц) проблемами первичного приоритета является риск развития так называемых «миастенических кризов», когда резкая мышечная слабость может привести к параличу дыхания; проблемой среднего приоритета является постоянная мышечная утомляемость, нарушающая работоспособность; наконец, проблема вторичного приоритета может быть связана с отношениями в семье.
Цели планирования при сестринском процессе могут быть весьма разнообразными (улучшение здоровья, решение или облегчение проблем, предотвращение потенциальных проблем, обучение пациента и его близких само– и взаимопомощи). Цели формулируются конкретно: например, пациент не будет испытывать болей, сможет передвигаться самостоятельно или с помощью близких и т. п.
Выбор сестринских вмешательств целиком и полностью зависит от конкретных проблем пациента, и вряд ли целесообразно приводить их в общей части, а не при описании отдельных болезней. При разработке плана вмешательств, естественно, в первую очередь рассматриваются проблемы первичного приоритета (срочные, которые необходимо решить в течение первых недель), затем все прочие.
Все пункты плана сестринского ухода должны быть точно запротоколированы.
Пример (из журнала «Сестринское дело», № 3, 1999 г.):
Проблемы (у пациента с инсультом): риск развития пневмонии из-за снижения физической активности пациента, а также риск инфицирования полости рта. Цель (ожидаемый результат). пневмонии и инфицирования полости рта не будет. Избранные сестринские вмешательства. обучение дыхательным упражнениям 2 раза в день; уход за зубными протезами вечером после их снятия, обучение этому жены пациента; предложение пациенту полоскать рот после каждого приема пищи (5 раз в день).
Выполнение сестринских вмешательств есть, по сути дела, воплощение в жизнь плана ухода. При выполнении вмешательств медицинской сестре необходимо определить, в какой мере она нуждается в помощи коллег (особенно это касается работы амбулаторной сестры); в какой степени ей нужна помощь близких пациента и достаточно ли привлечь лишь одного из родных (допустим, мужа или жену). Все пункты, касающиеся применения сестринских вмешательств, обязательно должны быть запротоколированы, переданы по смене или при выписке больного из стационара – специалисту по уходу в амбулаторной службе.
Выполнение сестринских вмешательств – трудоемкий и напряженный процесс. Мы приведем пример из того же журнала («Сестринское дело», № 3, 1999 г. – больной после ишемического инсульта), после чего, нам, кажется, станет ясно, почему в странах с развитым сестринским процессом специалист по уходу (медсестра) в состоянии осуществить его всего у нескольких пациентов.
Протокол сестринской деятельности
20.10.1998. Обучение пациента есть и пить левой рукой; кормление в высоком положении Фаулера (из-за опасности поперхнуться и асфиксии); попросила жену принести съемные протезы пациента; в 8, 14 и 20 часов предлагала жидкость (воду, соки, чай), в количестве 1000, 700 и 300 мл, соответственно, провела беседу с женой о характере передач; отметила мочеиспускание (2 раза ночью при перемещении); каждые 2 часа перемещала пациента, проверяла состояние постели и участков «риска» на коже (устроила пациента на функциональной кровати и поролоновом матрасе).
21.10.1998. Учитывая высокий риск развития пролежней, обмыла следующие участки тела: область лопаток, позвоночник, локти, крестец, пятки, колени, область тазобедренных суставов; постель комфортна, каждые 2 часа исследовала ее состояние, каждые 2 часа изменяла положение тела; в 8, 14 и 20 часов пациент с помощью сестры пил через соломинку то же количество жидкости (на тумбочке постоянно стоит стакан с жидкостью и трубочкой для питья); кормила пищей, содержащей 120 г белка (хлеб, гречневая каша, курица вареная, творог нежирный, рыба); предварительно обеспечила консультацию диетолога; обучала пациента пить и есть левой рукой в высоком положении Фаулера; обучала пациента самомассажу живота левой рукой; осуществила уход за зубными протезами, обучала пациента дыхательным упражнениям; предлагала после каждого приема пищи полоскать полость рта водой.
22.10.1998. Утром зафиксировала стул; пациент ест и пьет самостоятельно под присмотром медсестры в высоком положении Фаулера; провела беседу с пациентом о возможных осложнениях, связанных с неподвижностью; провела консультацию с врачом по поводу объема активных движений; провела комплекс пассивных упражнений для правой руки и ноги в пределах подвижности суставов; следила за правильным размещением правой стопы и кисти.
Нам кажется, описание трехдневной работы достаточно иллюстративно демонстрирует трудоемкость сестринского процесса (проводимого в одной из московских клиник).
В дальнейшем конкретные сестринские вмешательства мы будем приводить при описании отдельных заболеваний.
Отметим, что традиционно (как за рубежом, так и в нашей стране) сестринские вмешательства делятся на «независимые» ,т.е.проводимые медсестрой самостоятельно, и «взаимозависимые» ,т.е. проводимые медсестрой совместно с врачом, психологом, социальным работником или другими специалистами. Естественно, что при большем внедрении сестринского процесса процент «независимых» вмешательств должен увеличиваться. Необходимое условие для этого: увеличение уровня теоретического образования медсестры и совершенствование ее практических навыков.
К «независимым» сестринским вмешательствам (используя приведенный пример) могут быть отнесены мероприятия по профилактике пролежней, переобучение движениям (левой рукой); мероприятия по профилактике контрактур. К «взаимозависимым вмешательствам» – психотерапевтическая работа (разъяснение необходимости обучения активным и пассивным движениям), определение количества и качества пищи и питья и др.
При менингитах к «независимым» вмешательствам могут быть отнесены мероприятия по уменьшению влияния внешних (зрительных, слуховых, тактильных и др.) раздражителей. При паркинсонизме – побуждение пациента к большей двигательной активности и преодоление присущей этим пациентам апатии.
Этапу оценки выполнения вмешательств зарубежные специалисты по сестринскому процессу придают особое значение.
• определение, достигнуты ли поставленные цели;
• установление связи между проведенными сестринскими вмешательствами и достигнутым результатом;
• завершение, пересмотр или модификация плана ухода.
Если цели проведенного сестринского процесса не достигнуты, специалист должен пересмотреть план сестринского ухода или продлить осуществление существующего плана ухода. Медсестра всегда обязана определить, почему проводимые ей вмешательства оказались малоэффективными или неэффективными вообще.
Допустим, медсестре не удалось добиться необходимого и запланированного уровня двигательной активности пациента после инсульта. Анализируя случившееся, она может прийти к правильному выводу, что не учла эмоциональное состояние пациента (тревожность и страх свободного передвижения).
Амбулаторная медсестра, не добившаяся уменьшения болей у пациента с остеохондрозом и спондилёзом, может прийти к выводу, что не придала нужного значения работе с близкими пациента (разъяснению им сути заболевания), что привело к нарушению им необходимого режима. Можно привести и ряд других примеров.
В заключение настоящей главы еще раз подчеркнем, что полноценное внедрение сестринского процесса – пока дело будущего. Однако увеличение числа клиник с использованием данного процесса, увеличение числа медсестер с высшим образованием, способных осуществлять сестринский процесс, наконец, планирование органами здравоохранения создания учреждений, где ведущая роль будет принадлежать медсестре (например, гериатрических психиатрических и упомянутых неврологических), дает надежду, что это будущее уже близко.
Контрольные вопросы1. Перечислите стадии сестринского процесса в России.
2. Расскажите о первичных и вторичных источниках информации.
3. Какие общие моменты (вне зависимости от конкретного заболевания) медсестра должна отметить у пациента?
4. Дайте примеры актуальных и потенциальных проблем пациента с неврологическим заболеванием (лучше свой собственный).
5. Каковы этапы процесса планирования?
6. Дайте примеры независимых и взаимозависимых сестринских вмешательств.
СПЕЦИАЛЬНАЯ ЧАСТЬ Глава 9Воспалительные заболевания центральной нервной системы (ЦНС) относятся к наиболее распространенным органическим поражениям мозга. Это – группа различных по локализации, этиологии, патогенезу, клиническим проявлениям и течению болезней. Некоторые из них образуют эпидемии. Социальное значение этих болезней велико. Они занимают 2 – 4-е места среди заболеваний ЦНС, приводящих к инвалидности. Вследствие воспалительных заболеваний нервной системы (нейроинфекций) среди больных и инвалидов отчетливо преобладают лица молодого и среднего возраста.
Выделяют первичные и вторичные нейроинфекции. При первичных нейроинфекциях возбудитель сразу локализуется в ЦНС. Вторичные возникают как осложнение общих инфекций (туберкулез, грипп, сифилис и др.).
Возбудителями воспалительных заболеваний ЦНС могут быть бактерии, вирусы, их токсины. В развитии болезни имеет значение реактивность организма. Мозг обладает определенной иммунологической автономностью, которая обеспечивается благодаря существованию гематоэнцефалитического барьера. Это – барьер между кровью и цереброспинальной жидкостью, с одной стороны, и нервной тканью, с другой. Он не является механической преградой. Барьерная функция достигается благодаря биохимическим и иммунологическим процессам, происходящим в клетках соединительной ткани (астроцитарная нейроглия), которая тесно оплетает внутримозговые сосуды. Гематоэнцефалитический барьер определяет реакцию мозга на то или иное инфекционно-токсическое воздействие.
страницы: 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 31 32 33 34 35 36 37 38 39 40
Н е забывайте, что все представленные в Библиотеке произведения в электронном варианте являются собственностью автора и распространяются только для ознакомления.
П ри использовании книги "Сестринская помощь в неврологии" автора Гульнур Сергеева активная ссылка вида: читать книгу Сестринская помощь в неврологии обязательна.
· выяснить его возможность самостоятельно справляться и регулировать выделение отходов;
· уточнить частоту выделения отходов;
Проводя субъективное обследование, нужно учитывать, что люди, как правило, испытывают неловкость при разговоре на эту тему, поэтому медицинская сестра должна быть особенно деликатной.
Расстройство мочеиспускания (дизурия) может быть двух видов: учащение мочеиспускания (поллакиурия) и затруднение мочеиспускания (странгурия). При выраженной задержке мочеиспускания может наступить ишурия (скопление мочи вследствие невозможности самостоятельного мочеиспускания).
Недержание мочи также можно отнести к расстройствам мочеиспускания. Никтурия (ночное мочеиспускание) может привести к возникновению опрелостей. У здорового человека в течение дня мочеиспускание происходит 4-7 раз, а ночью необходимость в мочеиспускании возникает не более 1 раза.
В каждой порции от 200 до 300 мл мочи (1000-2000 мл в сутки).
Учащение мочеиспускания может быть физиологическим явлением (при приёме большого количества жидкости, охлаждении, эмоциональном напряжении) или следствием патологических состояний (инфекции мочевыводящих путей, сахарный или несахарный диабет).
Затруднение мочеиспускания, наблюдающееся у мужчин с аденомой или раком предстательной железы, а также в послеоперационном периоде, может быть как хроническим, так и острым. При хронической частичной задержке мочи для осуществления акта мочеиспускания человек вынужден в течение нескольких минут тужиться.
Моча отделяется тонкой вялой струёй, иногда по каплям. Пациент испытывает частые, нередко бесплодные позывы на мочеиспускание. В таких случаях опорожнение мочевого пузыря невозможно, хотя он и переполнен. У больного появляются мучительные тенезмы (ложные позывы) и сильные боли в проекции мочевого пузыря.
Острая задержка мочеиспускания после операции или родов чаще всего обусловлена отсутствием привычки к мочеиспусканию в горизонтальном положении, а иногда при посторонних.
Опорожнение кишечника у каждого человека осуществляется в индивидуальном режиме: для одних нормальным считается ежедневное опорожнение кишечника, для других - каждые 2-3 дня. Изменение нормального режима опорожнения кишечника может проявиться поносом, запором или недержанием кала.
Понос является частым признаком заболевания желудка, поджелудочной железы, кишечника.
Он возникает при энтерите. энтероколите, а также нарушении секреторной функции желудка и поджелудочной железы. Особенно важное диагностическое значение имеет данный симптом при некоторых инфекционных заболеваниях: дизентерии, холере, токсикоинфекциях и т.д.
Запор - задержка кала в кишечнике более 48 ч.
Большое значение в происхождении запоров, особенно у пациентов пожилого и старческого возраста, имеют различные функциональные факторы: употребление в пищу легкоусвояемых продуктов, бедных растительной клетчаткой, снижение моторной деятельности кишечника (атонический запор) или наоборот, спастическое состояние толстой кишки (спастический запор).
Кроме того, поскольку кал на 3/4 состоит из воды и на 1/4 - из твердых отходов, запор может появиться у человека, употребляющего недостаточное количество жидкости.
Для того чтобы получить представление о режиме выделения человека, следует выяснить у него:
· как часто он опорожняет мочевой пузырь;
· существуют ли при мочеиспускании какие-либо особенности, о которых должна знать медсестра;
· как часто бывают позывы на дефекацию;
· в какое время дня обычно бывает дефекация;
· существуют ли какие-либо особенности, связанные с дефекацией.
Например, если пациент, который обычно мочился через каждые 2-3 ч, вдруг начал мочиться каждые 30 мин, медицинская сестра должна сообщить о своём наблюдении врачу, так как подобные учащения мочеиспускания могут свидетельствовать об инфекции мочевыводящих путей.
Уменьшение количества потребляемой жидкости приводит к уменьшению количества мочи, изменению её цвета и запаха, что повышает риск возникновения инфекции мочевыводящих путей.
Проблемы с мочеиспусканием могут возникнуть из-за изменения привычного для этой процедуры вертикального положения тела. Кроме того, проблемы могут быть связаны с применением диеты (сухоядением) или невозможностью (неумением) правильно осуществлять гигиенические процедуры в области промежности.
Пожилом и старческом возрасте в связи с изменениями в системе мочеиспускания часто возникают недержание мочи и инфекция мочевыводящих путей (ИМП).
Недержание мочи - потеря контроля над выделением мочи из мочевого пузыря.
Такое состояние может быть вызвано следующими факторами:
· повреждением спинного мозга и определённых отделов коры головного мозга, ведущим к потере ощущения позыва на мочеиспускание;
· ослаблением мышц, окружающих выход из мочевого пузыря;
· употреблением некоторых лекарственных средств;
· трудностями, связанными с поиском туалета;
· трудностями, связанными с передвижением и затрудняющими посещение туалета;
· запоздалой реакцией медицинской сестры на вызов пациента;
· ИМП (инфекция мочевых путей)
В некоторых случаях причинами ИМП являются катетеризация мочевого пузыря, неадекватный уход за мочевым катетером, недостаточная гигиена промежности (у женщин).
Признаками ИМП могут быть:
· боль и жжение при мочеиспускании;
· частые позывы на мочеиспускание с выделением небольшого количества мочи;
· мутная, концентрированная (тёмно-жёлтая), резко пахнущая моча;
· хлопья слизи и кровь в моче;
· повышение температуры тела.
При появлении признаков ИМП следует немедленно сообщить об этом врачу.
В некоторых случаях физиологические отправления осуществляются через специальные отверстия: мочевыделение - через цистостому ( отверстие в мочевом пузыре), выделение кала - через колостому (отверстие в толстой кишке или илеостому (отверстие в подвздошной кишке).
В цистостому врачом вводится постоянный катетер, через который происходит не контролируемое пациентом выделение мочи.
ри наличии колостомы неконтролируемое выделение кала происходит в специальную емкость – калоприемник. Часть пациентов, имеющих коло-, илео- или цистостому, испытывают те или иные трудности, чаще всего психологического характера, связанные с физиологическими отправлениями.
2. Проблемы пациента
Проблемы пациента могут быть связаны со следующими факторами:
· невозможностью самостоятельно посещать туалет;
· необходимостью посещать туалет в ночное время;
· трудностями, связанными с необходимостью осуществлять физиологические отправления в непривычном положении;
· недержанием мочи или кала;
· нарушением привычного режима физиологических отправлений;
· риском развития ИМП;
· невозможностью самостоятельно осуществлять личную гигиену промежности;
· нежеланием открыто обсуждать вопросы, связанные с физиологическими отправлениями;
· наличием постоянного внешнего катетера;
· наличием постоянного катетера Фолея;
· наличием у пациента илео-, Коло- или цистостомы;
· страхом перед возможным недержанием кала, мочи и др.
3. Цели сестринского ухода
Обсуждая совместно с пациентом цели предстоящего ухода при нарушении удовлетворения потребности в физиологических отправлениях, следует обеспечить следующие пункты:
· пациент имеет возможность своевременно посещать туалет;
· у пациента сохранён привычный режим физиологических отправлений;
· у пациента нет недержания кала или мочи;
· пациент не испытывает дискомфорта в связи с необходимостью осуществлять физиологические отправления в постели.
· у пациента не возникает ИМП;
· пациент знает, как пользоваться внешним катетером;
· пациент не испытывает дискомфорта в связи с илео-, цистостомой и т.п.
4. Содержание сестринского ухода
Сестринские вмешательства, направленные на удовлетворение потребностей пациента в физиологических отправлениях, должны быть ориентированы на достижение поставленных целей.
Для того чтобы предупредить развитие ИМП, следует:
· своевременно и правильно проводить туалет промежности;
· обучить пациента или ухаживающих за ним членов семьи правильной технике подмывания и применения туалетной бумаги (спереди назад);
· напоминать пациенту о необходимости пить достаточное количество жидкости;
· обеспечить пациенту достаточно времени для мочеиспускания;
· осуществлять полноценный уход за катетером и промежностью у пациента с постоянным мочевым катетером (катетером Фолея);
· наблюдать за правильным расположением дренажного мешка и трубки, соединяющей мешок с катетером;
· своевременно опорожнять (менять) дренажный мешок.
При недержании мочи рекомендуется использовать катетер с мочеприёмником, а пациента и членов его семьи обучить правильному уходу за катетером.
Женщинам, страдающим недержанием мочи, рекомендуется использовать подгузники.
Но лучше в этом случае называть их иначе, например «гигиеническое бельё», поскольку у многих людей применение подгузников ассоциируется с детским возрастом, они часто испытывают чувство неловкости от такой рекомендации.
Как женщинам, так и мужчинам может быть назначена программа тренировки мочевого пузыря, предусматривающая регулярное, через каждые 2 ч его опорожнение.
Многие психологические проблемы, связанные с физиологическими отправлениями, могут быть решены, если уважать чувство собственного достоинства пациента, обеспечивать ему безопасность и уединение во время дефекации и мочеиспускания.
При наличии у пациента колостомы правильные режим и характер питания помогут избежать проблем, связанных с нарушением режима дефекации.
Для лежачих больных, подавая судно, следует переместить их в высокое положение Фаулера или помочь сесть на судно, поставленное на стул.
Подавая мужчине мочеприёмник, надо также придать ему высокое положение Фаулера, помочь либо сесть на кровати с опущенными вниз ногами либо встать, чтобы помочиться. Рациональное питание при запоре может помочь решить проблему.
5. Оценка результатов сестринского ухода
Для достижения цели при обеспечении потребности в физиологических отправлениях необходима ежедневная систематическая оценка результатов ухода.
Ежедневная оценка будет заключаться в определении количества выделившейся мочи, её цвета, прозрачности и частоты мочеиспускания. Кроме того, ежедневно следует вести учёт режима дефекации, а в некоторых случаях - характера стула.
Сестринская помощь будет эффективнее, если пациент сможет открыто обсуждать с медицинской сестрой свои проблемы.
На качество качества сна влияет много факторов: биологический ритм, пища и напитки, храп, настроение, переживания, зобы, стресс, комфортность постели, одежда для сна и многое другое.
Проводя первичную оценку удовлетворения пациента в отдыхе, следует учитывать, что эта оценка всегда субъективна. Но все же необходимо выяснить.
· В какое время обычно спит человек;
· Какие факторы влияют на качество сна;
· Существуют ли трудности со сном в течение длительного времени или на данный момент;
· Нужны ли дополнительные подушки, одеяло и т.д.;
· Принимает ли пациент снотворные средства.
Проблемы пациента при неудовлетворении потребности в сне бывают как действительные, так и потенциальными. Для сестринского персонала важно понять причину таких нарушений:
· Необходимость спать на больничной кровати;
· Непривычный микроклимат (жарко, душно, холодно);
· Шум, яркий свет, темнота;
· Изменение обычной деятельности человека, предшествующей сну в домашних условиях (прогулки, душ, секс);
· Необходимость вынужденного положения во время сна;
· Изменение привычного биологического ритма;
· Те или иные заболевания, сопровождающиеся нарушением сна.
*Проблемы с отдыхом связаны с нарушением привычного для человека стереотипа жизни.
Определение целей сестринского ухода
Обсуждая с пациентом действительные или потенциальные проблемы, связанные со сном и отдыхом, следует сформулировать реалистические цели как для пациента, так и для медсестры. Например: «продолжительность сна ночью не менее 7 часов», «пациент осознает необходимость отказа от просмотра вечерних новостей» и т.д.
В зависимости от причин, вызвавших проблемы со сном и отдыхом, вмешательство медсестры заключается в следующем:
· Создание пациенту комфортных условий в постели: оптимальная высота кровати, качественный матриц,
достаточное количество подушек, одеял;
· Обеспечение комфортного микроклимата в палате, отделении;
· Обеспечение комфортных условий пациенту, который из-за заболевания принимает вынужденное положение;
· Ознакомление пациента с расположение туалета, сестринского поста, существующими средствами вызова медсестры;
· Обеспечение необходимого для конкретного пациента освещения в палате в ночное время;
· Перемещение пациента в другое положение при сильном храпе;
· Уменьшение тревожности пациента, связанной с незнакомой обстановкой, предстоящими обследованиями или операцией;
· Обсуждение с врачом вопросов аналгезии в ночное время;
· Создание условий для адекватного отдыха.
Улучшить качество сна могут и лекарственные препараты, назначенные врачом. Очень важно дать их вовремя. При назначении и анальгезирующих, и снотворных средств, анальгезирующие надо принимать на 15 – 20 минут раньше снотворных.
Оценка результатов сестринского ухода
Оценка сна всегда субъективна. Однако, проводя текущую или итоговую оценку результатов ухода, не следует игнорировать жалобу пациента на бессонницу и усталость, необходимо вновь пересмотреть возможные причины нарушения сна и проконсультироваться с врачом.